El órgano más importante del cuerpo: El cerebro
⇾ ¿Qué es el Cerebro?
El cerebro es el órgano que según el Dr. Geffner: “(…) nos hace pensar, sentir, desear y actuar. Es el asiento de múltiples y diferentes acciones tanto conscientes como inconscientes, que nos permite responder a un mundo en continuo cambio y que demanda respuestas rápidas y precisas” (Geffner). Además en el libro de Neurociencia para Educadores el autor testifica que: “(…) es el órgano que nos permite adaptarnos al ambiente a través del comportamiento, a la vez que nos permite transformar ese ambiente” (Torrens, 2018).
Ver archivo PDF del Dr. Geffner
Ver el libro "Neurociencia para Educadores"
⇾ Anatomía y Fisiología
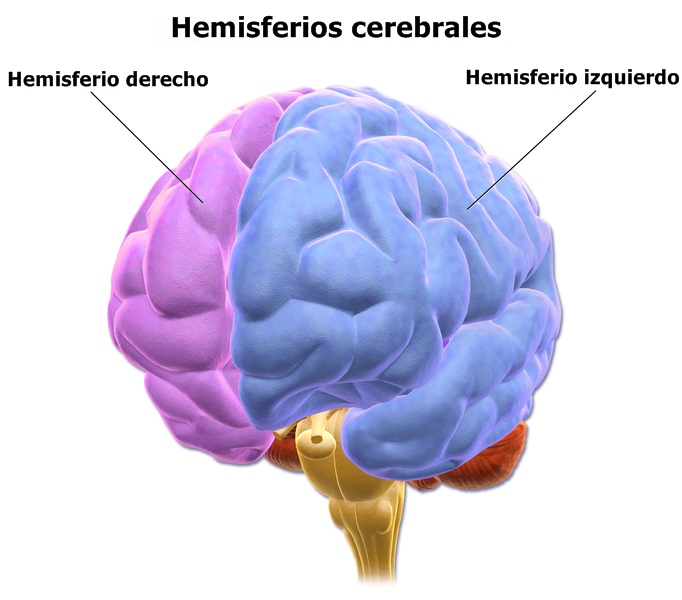
1. La corteza cerebral: Su superficie no es lisa, sino que tiene unas arrugas o pliegues llamadas circunvoluciones; las más superficiales son unos surcos denominados cisuras. De ellas, las más notables son llamadas las cisuras de Silvio (lateral), de Rolando (central) y la interhemisférica. Esta última divide la corteza incompletamente en dos partes llamados hemisferios cerebrales. En los hemisferios se distinguen zonas denominadas lóbulos, que llevan el nombre del hueso en que se encuentran en contacto (frontal, parietal...).
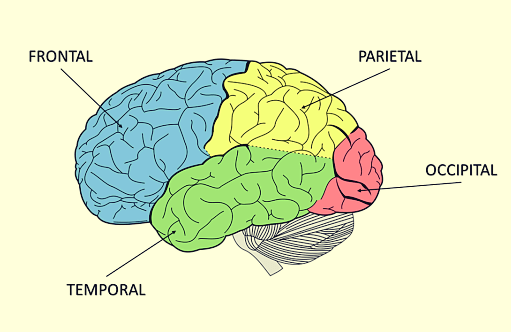
Los lóbulos subdividen el cerebro según su función:
- Lóbulo frontal: situado en la parte anterior, por delante de la cisura de Rolando. Este da la capacidad de moverse (corteza motora), de razonar y resolución de problemas, parte del lenguaje y emociones.
- Lóbulo parietal: se halla por detrás de la cisura de Rolando y por encima de la de Silvio; por detrás limita con la imaginaria cisura perpendicular externa. Encargado de las percepciones sensoriales externas (manos, pies, etc.): sensibilidad, tacto, percepción, presión, temperatura y dolor.
- Lóbulo occipital: es el casquete posterior cerebral, que en muchos animales tiene límites bien definidos, pero que en el hombre ha perdido su identidad anatómica. Encargado de la producción de imágenes.
- Lóbulo temporal: es una parte del cerebro localizado frente al lóbulo occipital, situado por debajo y detrás de la cisura de Silvio, aproximadamente detrás de cada cien. Desempeña un papel importante en tareas visuales complejas como el reconocimiento de caras. Está encargado de la audición, equilibrio y coordinación. Es el «centro primario del olfato» del cerebro. También recibe y procesa información de los oídos contribuye al balance y el equilibrio, y regula emociones y motivaciones como la ansiedad, el placer y la ira.
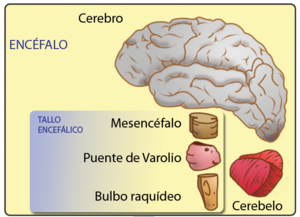
2. El diencéfalo: Se encuentra alojado en la base del cráneo. Presenta varias partes:
- Tálamo: Es el centro de la sensibilidad general y del estado de ánimo. Envía a la corteza cerebral las sensaciones para hacerlas conscientes.
- El hipotálamo y la hipófisis, dos estructuras que forman parte también del sistema endocrino y que regulan muchas funciones de nuestro organismo a través de la producción de hormonas y otros mecanismos, en relación a las emociones (sudoración, dilatación pupilas, lagrimeo, ritmo cardíaco), regulación de la temperatura corporal, apetito y saciedad, sueño, vigilia o impulso sexual.
3. El cerebelo: Está situado detrás del cerebro y es más pequeño (120 gr.); tiene forma de una mariposa con las alas extendidas. Consta de tres partes: Dos hemisferios cerebelosos y el vermis o cuerpo vermiforme. Por fuera tiene sustancia gris y en el interior sustancia blanca Coordina los movimientos de los músculos al caminar y realizar otras actividades motoras y es el centro del equilibrio.
4.- El tronco encefálico: Se encuentra debajo del cerebro. Es la continuación de la médula que se hace más gruesa al entrar en el cráneo. Presenta las siguientes partes:
- Mesencéfalo: en la parte superior que regula la visión, audición, alerta y coordinación.
- Protuberancia: vía de paso entre encéfalo y médula.
- Bulbo Raquídeo: conecta encéfalo y médula espinal y controla el funcionamiento del corazón, respiración, tos, deglución, vómitos, vasodilatación, masticación, estornudo… Por eso una lesión en el bulbo produce la muerte instantánea por paro cardiorrespiratorio irreversible.
Carmen Pomar Tojo. Documento 1. Xunta de Galicia .https://www.edu.xunta.gal/centros/iesvalleinclan/aula
virtual2/pluginfile.php/15176/mod_resource/content/10/Sistema%2Bnervioso%2Bcompleto_0.pdf
⇾Enfermedades más comunes del cerebro
“Los síntomas de enfermedades cerebrales varían ampliamente dependiendo del problema específico. En algunos casos, el daño es permanente. En otros, los tratamientos como la cirugía, medicinas o fisioterapia pueden corregir el origen de la enfermedad o mejorar los síntomas” (U.S. National Library of Medicine, 2019).
1. Epilepsia
2. Tumores
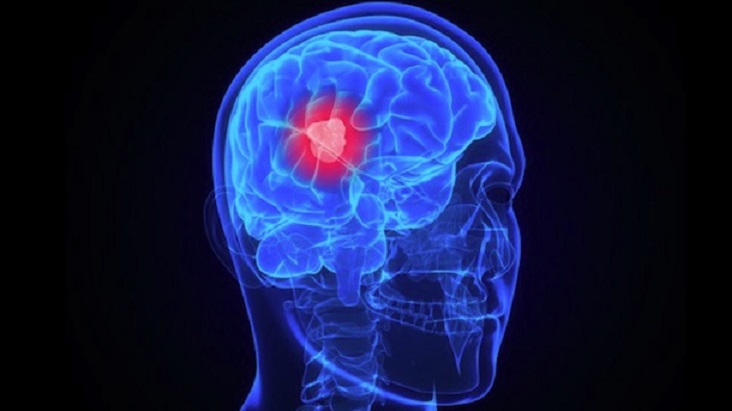
Existen una gran cantidad de tumores que pueden afectar al sistema nervioso, tanto si se originan en él como si éste se ve afectado por la metástasis de un cáncer en otra parte del organismo. Dentro de estos tumores podemos encontrar astrocitomas, glioblastomas, gliomas, meningiomas o meduloblastomas, entre otros.
Los daños son causados tanto por la proliferación celular como por la ruptura de conexiones sinápticas o la compresión de las neuronas contra otras estructuras.
3. Síndrome de enclaustramiento

Este extraño síndrome tiene su origen en lesiones del tronco del encéfalo o bien en las conexiones nerviosas. El sujeto está consciente pero no puede comunicarse ni moverse debido a la falta de conexión nerviosa entre cerebro y otras partes del cuerpo.
4. Esclerosis múltiple

Los trastornos desmielinizantes son un conjunto de trastornos en los que los axones de las neuronas van perdiendo de manera progresiva la sustancia llamada mielina, de gran importancia a la hora de trasladar los impulsos bioeléctricos a través del sistema nervioso. Esto causa que el organismo pierda poco a poco la facultad de enviar mensajes de manera eficiente al organismo, produciendo síntomas como tensión muscular, debilidad, dolor y alteraciones perceptivas.
5. Esclerosis lateral amiotrofia

En esta enfermedad se produce un progresivo deterioro de las células motoras del sistema nervioso, muriendo estas poco a poco. Así, con el paso del tiempo los músculos dejan de recibir impulsos nerviosos y terminan por atrofiarse. Ello impide el movimiento voluntario.
Asimismo, según el trastorno avanza puede llegar a afectar finalmente a los músculos cardíacos y respiratorios y producir la muerte.
6. Alzheimer

La enfermedad de Alzheimer es un trastorno progresivo que hace que las células del cerebro se consuman (degeneren) y mueran. La enfermedad de Alzheimer es la causa más común de demencia, una disminución continua de las habilidades de pensamiento, comportamiento y sociales que altera la capacidad de una persona para funcionar de manera independiente.
Los primeros signos de la enfermedad pueden aparecer cuando se olvidan eventos recientes o conversaciones. A medida que la enfermedad avanza, una persona con la enfermedad de Alzheimer desarrollará un deterioro grave de la memoria y perderá la capacidad de realizar tareas cotidianas.
Los medicamentos actuales para la enfermedad de Alzheimer pueden mejorar temporalmente los síntomas o retardar la tasa de disminución de las capacidades. En ocasiones, estos tratamientos pueden ayudar a las personas con la enfermedad de Alzheimer a maximizar la función y mantener la independencia por un tiempo. Los diferentes programas y servicios pueden ayudar a las personas con la enfermedad de Alzheimer y a las personas responsables de su cuidado.
No existe un tratamiento que cure la enfermedad de Alzheimer o que altere el proceso de la enfermedad en el cerebro. En las etapas avanzadas de la enfermedad, las complicaciones de la pérdida grave de la función cerebral, como la deshidratación, la desnutrición o la infección, causan la muerte.
- Síntomas
1. Memoria: Todo el mundo tiene lapsos de memoria ocasionales. Es normal olvidar dónde pusiste las llaves o el nombre de un conocido. Sin embargo, la pérdida de memoria asociada con la enfermedad de Alzheimer persiste y empeora, lo cual afecta la capacidad de funcionar en el trabajo o en el hogar.
2. El pensamiento y el razonamiento: La enfermedad de Alzheimer dificulta la concentración y el pensamiento, en especial con conceptos abstractos tales como los números.
3. Hacer valoraciones y tomar decisiones: Disminuirá la capacidad para llegar a decisiones y opiniones razonables en situaciones cotidianas. Por ejemplo, la persona puede tomar malas decisiones o tener actitudes impropias en interacciones sociales, o usar ropa inadecuada para el clima. Puede ser más difícil responder de forma efectiva a las dificultades cotidianas, tales como cuando se quema la comida u ocurre algo inesperado al conducir.
4. Planificar y realizar actividades familiares: Con el avance de la enfermedad, las actividades que, en algún momento, fueron parte de la rutina y que requerían el seguimiento de pasos secuenciales, como planear y elaborar una comida o jugar un juego favorito, se transforman en una dificultad. Con el tiempo, las personas con la enfermedad de Alzheimer avanzada pueden olvidarse de cómo realizar tareas básicas, como vestirse y bañarse.
5. Cambios en la personalidad y en la conducta:
o Depresión
o Apatía
o Aislamiento social
o Cambios de humor.
o Desconfianza en los demás
o Irritabilidad y agresividad
o Cambios en los patrones de sueño
o Desorientación
o Pérdida de la inhibición
o Delirios, como creer que te robaron
6. Habilidades preservadas: Muchas habilidades importantes se preservan por largos períodos incluso mientras los síntomas empeoran. Las habilidades preservadas pueden incluir leer o escuchar libros, contar historias y recordar, cantar, escuchar música, bailar, dibujar o hacer manualidades.
- Causas
1. Edad: El mayor factor de riesgo para el Alzheimer es el envejecimiento. La mayoría de las personas con la enfermedad tienen 65 años o más. Una de cada nueve personas en este grupo etario y cerca de un tercio de las personas mayores de 85 años tienen Alzheimer.
2. Antecedentes familiares: Otro factor de riesgo importante son los antecedentes familiares. Las personas con padre, madre, hermano o hermana con Alzheimer tienen más probabilidades de desarrollar la enfermedad. El riesgo aumenta si más de un familiar tiene la enfermedad. Cuando las enfermedades tienden a suceder en familias, los factores hereditarios (genéticos) o ambientales (o ambos) pueden ser importantes.
3. Herencia genética:
↠Los genes deterministas directamente causan la enfermedad, lo que garantiza que cualquier persona que los hereda desarrollará el trastorno. Los científicos descubrieron variantes que causan directamente la enfermedad de Alzheimer en los genes que codifican tres proteínas: la proteína precursora amiloidea (APP), presenilina-1 (PS-1) y presenilina-2 (PS-2).
⇸Otras formas comunes del gen APOE son APOE-e2 y APOE-e3. Todas las personas heredan una copia de alguna forma de APOE de cada progenitor. Aquellos que heredan una copia de APOE-e4 tienen un mayor riesgo de desarrollar Alzheimer; aquellos que heredan dos copias, tienen un riesgo todavía mayor, aunque no la certeza. Los investigadores todavía no saben cómo el APOE-e4 aumenta el riesgo. Además de elevar el riesgo, el APOE-e4 puede hacer que los síntomas del Alzheimer aparezcan a una edad más temprana de lo habitual.
↠Los genes de riesgo aumentan la probabilidad de desarrollar una enfermedad, pero no garantizan que suceda. Los investigadores encontraron varios genes que aumentan el riesgo de Alzheimer. La apolipoproteína E-e4, o APOE-e4, es el primer gen de riesgo identificado y continúa siendo el de mayor impacto.
5. Síndrome de Down: Muchas personas con síndrome de Down desarrollan la enfermedad de Alzheimer. Esto probablemente está relacionado con tener tres copias del cromosoma 21 y posteriormente tres copias del gen para la proteína que conduce a la creación de beta-amiloidea. Los signos y los síntomas de la enfermedad de Alzheimer suelen aparecer entre 10 y 20 años antes en las personas con síndrome de Down que en las personas de la población general.
6. Traumatismo craneal en el pasado: Las personas que hayan sufrido un trauma grave tienen mayor riesgo de padecer la enfermedad de Alzheimer.
7. Patrones de sueño deficientes: Según investigaciones, los patrones de sueño deficientes, como dificultad para conciliar el sueño o mantenerlo, se asocian a un mayor riesgo de padecer la enfermedad de Alzheimer.
8. Estilo de vida y salud del corazón: Las investigaciones demostraron que los mismos factores de riesgo asociados con la enfermedad cardíaca también pueden aumentar el riesgo de la enfermedad de Alzheimer. Algunos de ellos son los siguientes:
- Falta de ejercicio
- Obesidad
- Fumar o ser fumador pasivo
- Presión arterial alta
- Colesterol alto
- Diabetes tipo 2 mal controlada
Todos estos factores pueden modificarse. Por lo tanto, cambiar los hábitos de vida puede, hasta cierto punto, modificar tu riesgo. Por ejemplo, hacer ejercicio regularmente y tener una dieta saludable, baja en grasas y rica en frutas y verduras se asocia con un menor riesgo de desarrollar la enfermedad de Alzheimer.
· Tratamiento
Medicamentos: Los medicamentos actuales para la enfermedad de Alzheimer pueden ayudar por un tiempo con los síntomas de la memoria y otros cambios cognitivos. Actualmente, se utilizan dos tipos de medicamentos para tratar los síntomas cognitivos:
Inhibidores de la colinesterasa: Estos medicamentos funcionan al aumentar los niveles de comunicación celular que preservan un mensajero químico que se agota en el cerebro como consecuencia de la enfermedad de Alzheimer. La mejora es moderada.
Los inhibidores de la colinesterasa también pueden mejorar los síntomas neuropsiquiátricos, como la agitación o la depresión. Los inhibidores de la colinesterasa que se recetan comúnmente incluyen donepezil (Aricept), galantamina (Razadyne) y rivastigmina (Exelon).
Los principales efectos secundarios de estos medicamentos incluyen diarrea, náuseas, pérdida de apetito y trastornos del sueño. En las personas con trastornos de la conducción cardíaca, los efectos secundarios graves pueden incluir la arritmia cardíaca.
Memantina (Namenda):Este medicamento funciona en otra red de comunicación de células cerebrales y retrasa la progresión de los síntomas de la enfermedad de Alzheimer de moderada a grave. Ocasionalmente, se lo utiliza en combinación con un inhibidor de la colinesterasa. Los efectos secundarios relativamente poco frecuentes incluyen mareos y confusión.
En ocasiones, se pueden recetar otros medicamentos, como antidepresivos, para ayudar a controlar los síntomas de comportamiento asociados con la enfermedad de Alzheimer.
- Creación de un entorno de seguridad y contención
Adaptar la situación de vida a las necesidades de una persona con enfermedad de Alzheimer es una parte importante de cualquier plan de tratamiento. Para alguien que padece Alzheimer, establecer y fortalecer los hábitos de rutina y minimizar las tareas que demandan memoria puede hacer la vida mucho más fácil.
Puede dar estos pasos para respaldar la sensación de bienestar y la capacidad continúa de funcionamiento de una persona:
· Mantener las llaves, billeteras, teléfonos móviles y otros objetos de valor siempre en el mismo lugar de la casa para que no se pierdan.
· Mantener los medicamentos en un lugar seguro. Utilizar una lista de verificación diaria para realizar un seguimiento de las dosis.
· Hacer arreglos para que las cuentas estén en pago automático y depósito automático.
· Llevar un teléfono móvil con capacidad de ubicación para que cualquier persona responsable del cuidado pueda rastrear la ubicación. Programar números de teléfono importantes en el teléfono.
· Asegurarse de que los turnos regulares sean el mismo día a la misma hora, tanto como sea posible.
· Utilizar un calendario o pizarra en el hogar para hacer un seguimiento de los programas diarios. Desarrollar el hábito de tachar las tareas completadas.
· Quitar los muebles excedentes, eliminar el desorden y tirar las alfombras.
· Instalar pasamanos resistentes en las escaleras y en los baños.
· Asegurarse de que los zapatos y las zapatillas sean cómodos y proporcionen una buena tracción.
· Reducir el número de espejos. A las personas con Alzheimer las imágenes en los espejos les pueden parecer confusas o aterradoras.
· Asegurarse de que la persona con Alzheimer lleve una identificación o use un brazalete de alerta médica.
· Mantener fotografías y otros objetos significativos a la vista en la casa.
➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝➝
Referencias
Mayo Foundation for Medical Education and Research. (2018). Mayo Clinic. Obtenido de Mayo Clinic: https://www.mayoclinic.org/es-es/diseases-conditions/alzheimers-disease/symptoms-causes/syc-20350447
Alzheimer's association. (2018). Alzheimer association. Obtenido de Alzheimer association: https://www.alz.org/alzheimer-demencia/causas-y-factores-de-riesgo?lang=es-MX
Mimenza, O. C. (2019). Psicología y Mente . Obtenido de Psicología y Mente : https://psicologiaymente.com/clinica/enfermedades-sistema-nervioso